胸部X線画像を巡る現在の問題点とその解決策の一つとしての最新画像処理技術
東京医科歯科大学医学部附属病院
齋田幸久先生インタビュー
国内の医療機関で日々撮影されている胸部X線画像。その読影に携わる医師が抱える現在の問題点、そしてその解決策の1つとして考えられるデジタルならではの画像処理技術について東京医科歯科大学の齋田先生にお話を伺いました。
 齋田先生が所属しています東京医科歯科大学 放射線科についてお聞かせください
齋田先生が所属しています東京医科歯科大学 放射線科についてお聞かせください
 放射線科というのは通常、治療と診断の2つの分野が1つの放射線科を作っています。東京医科歯科大学 放射線科はこの15年、20年くらい治療を専門とした先生のご指導の下、歩んできました。そして去年の10月に放射線科が2つの専門分野に分かれたのです。治療と診断において個々の教授が引っ張っていくことになり、同時並行で展開していく理想的な形になりました。私は今後この放射線科における診断部門をさらに飛躍させるべく2014年から特任教授として赴任しました。私の使命はこの東京医科歯科大学をさらに活性化させる、ということですね。
放射線科というのは通常、治療と診断の2つの分野が1つの放射線科を作っています。東京医科歯科大学 放射線科はこの15年、20年くらい治療を専門とした先生のご指導の下、歩んできました。そして去年の10月に放射線科が2つの専門分野に分かれたのです。治療と診断において個々の教授が引っ張っていくことになり、同時並行で展開していく理想的な形になりました。私は今後この放射線科における診断部門をさらに飛躍させるべく2014年から特任教授として赴任しました。私の使命はこの東京医科歯科大学をさらに活性化させる、ということですね。
 齋田様はその中で特に読影部分をご担当していらっしゃるのでしょうか。
齋田様はその中で特に読影部分をご担当していらっしゃるのでしょうか。
 私の仕事は今の放射線科をよりよいものにすることです。私が得意としていることの1つが「正しい放射線レポートの書き方」です。放射線科医は単にレポートをかけばよいというわけではなく、内容の「良い」レポートをどのように書くか、が重要です。私はその部分で最も力を発揮できるかなと思っています。
私の仕事は今の放射線科をよりよいものにすることです。私が得意としていることの1つが「正しい放射線レポートの書き方」です。放射線科医は単にレポートをかけばよいというわけではなく、内容の「良い」レポートをどのように書くか、が重要です。私はその部分で最も力を発揮できるかなと思っています。
実際の診断業務においては、あまり多くありませんが私自身もレポートを書きます。それに加えてレジデントの先生が記載したレポートのチェックをしたり、学生さんの勉強を見たりといったことを主な業務としています。
 読影に関しては医局での勉強会等も積極的にやっていらっしゃるそうですね。
読影に関しては医局での勉強会等も積極的にやっていらっしゃるそうですね。
 そうですね。私が東京医科歯科大学に赴任したときには研修医がいませんでした。しかし2015年4月から6人もの先生が研修医として入りました。これは大変良い機会です。 新しい研修医の先生6人全員を集め、毎日1時間、1週間かけて集中的に特訓のような講義を行いました。全て胸部の単純X線写真に絞っての講義です。皆さんからはそれなりに好評をいただくことができました。またやってほしいという話もありましたので、来年2016年4月にも行わなければならない、と考えています。
そうですね。私が東京医科歯科大学に赴任したときには研修医がいませんでした。しかし2015年4月から6人もの先生が研修医として入りました。これは大変良い機会です。 新しい研修医の先生6人全員を集め、毎日1時間、1週間かけて集中的に特訓のような講義を行いました。全て胸部の単純X線写真に絞っての講義です。皆さんからはそれなりに好評をいただくことができました。またやってほしいという話もありましたので、来年2016年4月にも行わなければならない、と考えています。
また聖路加国際病院で今実施しているのがChest Imaging Forumという会です。この会は単純写真をメインに据えた胸部画像診断の会です。実際には単純写真に加え、CTも合わせて症例検討を行っており、今年で5年目くらいになります。関東地域ではすごくいい会ですね。毎回100人を超える若い放射線科医の先生が参加されます。
 若い先生や院内の先生にとって胸部X線読影というのはどのようなものなのでしょうか。
若い先生や院内の先生にとって胸部X線読影というのはどのようなものなのでしょうか。
 これはなかなか難しい問題で…。皆さんご存知かもしれませんが画像診断管理加算の取得の観点から放射線科専門医はCT、MRを中心に読むことが多くなってしまっていると思います。このような環境のなかではCT、MR以外の画像診断、特に単純写真を読影する機会が減ってしまっています。また単純写真を見た場合でも参考程度にしか見ない可能性もあります。
これはなかなか難しい問題で…。皆さんご存知かもしれませんが画像診断管理加算の取得の観点から放射線科専門医はCT、MRを中心に読むことが多くなってしまっていると思います。このような環境のなかではCT、MR以外の画像診断、特に単純写真を読影する機会が減ってしまっています。また単純写真を見た場合でも参考程度にしか見ない可能性もあります。
実際の現場では単純写真1枚から対応を決定しなくてはならない事態も多くあるのです。この患者は精査をしなければいけないのか、経過観察でいいのか、ということを決める必要があります。しかしこのような事態が続けばどうしてもCTに頼ることが多くなってしまう。単純写真で決められなくなっているのです。昔の放射線科医は単純写真の読影が必須でしたが、現状では若い放射線科医がそのような環境からはずれてきているのではないかと危惧しています。
 以前お仕事をされていた施設でClearReadの導入を主導していただきましたがその経緯を教えてください。
以前お仕事をされていた施設でClearReadの導入を主導していただきましたがその経緯を教えてください。
 以前所属していた施設では1日約160人の受診者が来院される総合健診センターが併設されており、そこでの健診では受診者の方に対して毎年CTを用いて健診を行って いました。単純写真を撮影し、同時にCTも検査をしている状態でした。健診ですので受診者の方の多くは所見がありません。この多くの所見がない方に対してCTと単純写真の両方を撮影していたのです。低線量のCTであっても単純写真と比較すれば被ばく量が多くなります。異常のない方が多い中、受診者全てに対して毎年のようにCTを撮影してよいものかという議論が始まりました。そして2013年にこれを見直そうということになったのです。勿論希望される方や継続的に受診を勧める方にはCTを受けていただきますが、それ以外の方々に対しては5年に1回、もしくは10年に1回といった節目でCTを用いた検査を勧めることになりました。このように基本的には毎年CT撮影はしないことにしたのです。すると当然ながら受診者の方の画像を見る際に胸部CT画像がないケースが増えてきます。単純写真だけの人が増えてきますよね。CT撮影を減らしたことで健診の 質がおちては困りますのでそこは対策をとらなければなりません。胸部の単純写真を可能な限りダブルチェックしたいが全ての検査に読影医2名を配置する余裕もない。そこで東陽テクニカさんのClearReadの検討を始めました。最終的に評価がよかったので導入しましょうということになったのです。このようなソフトウェアによる読影補助画像が読影医の代わりになるかは別の問題ですが、少なくとも一定の質を保証する、あるいは少 し質を底上げすることができるのではないかと思います。この選択はすごくいい方向を選んだかなと今も思っています。
以前所属していた施設では1日約160人の受診者が来院される総合健診センターが併設されており、そこでの健診では受診者の方に対して毎年CTを用いて健診を行って いました。単純写真を撮影し、同時にCTも検査をしている状態でした。健診ですので受診者の方の多くは所見がありません。この多くの所見がない方に対してCTと単純写真の両方を撮影していたのです。低線量のCTであっても単純写真と比較すれば被ばく量が多くなります。異常のない方が多い中、受診者全てに対して毎年のようにCTを撮影してよいものかという議論が始まりました。そして2013年にこれを見直そうということになったのです。勿論希望される方や継続的に受診を勧める方にはCTを受けていただきますが、それ以外の方々に対しては5年に1回、もしくは10年に1回といった節目でCTを用いた検査を勧めることになりました。このように基本的には毎年CT撮影はしないことにしたのです。すると当然ながら受診者の方の画像を見る際に胸部CT画像がないケースが増えてきます。単純写真だけの人が増えてきますよね。CT撮影を減らしたことで健診の 質がおちては困りますのでそこは対策をとらなければなりません。胸部の単純写真を可能な限りダブルチェックしたいが全ての検査に読影医2名を配置する余裕もない。そこで東陽テクニカさんのClearReadの検討を始めました。最終的に評価がよかったので導入しましょうということになったのです。このようなソフトウェアによる読影補助画像が読影医の代わりになるかは別の問題ですが、少なくとも一定の質を保証する、あるいは少 し質を底上げすることができるのではないかと思います。この選択はすごくいい方向を選んだかなと今も思っています。
 実際に使っていただいての感想、また「こんな時に役立った」といったようなご経験はありますか?。
実際に使っていただいての感想、また「こんな時に役立った」といったようなご経験はありますか?。
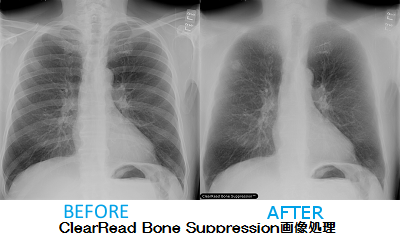
 放射線科医で特に胸部単純写真を専門でやっているエキスパートは単純写真を見たときに画像上の骨を頭の中で消しているのです。我々はよく「骨が見えない人は単純写真が読めない」と言います。骨が見えているからこそ頭の中で骨を消すことができる。そして頭の中のイメージ上で肺だけを残し、その肺を読影しています。このClearReadはそれを医師の代わりにソフトウェアがやってくれるのです。ClearReadの処理画像を用いることで研修医、あるいはトレーニング中の先生でも骨を消した画像を見ることができます。
放射線科医で特に胸部単純写真を専門でやっているエキスパートは単純写真を見たときに画像上の骨を頭の中で消しているのです。我々はよく「骨が見えない人は単純写真が読めない」と言います。骨が見えているからこそ頭の中で骨を消すことができる。そして頭の中のイメージ上で肺だけを残し、その肺を読影しています。このClearReadはそれを医師の代わりにソフトウェアがやってくれるのです。ClearReadの処理画像を用いることで研修医、あるいはトレーニング中の先生でも骨を消した画像を見ることができます。
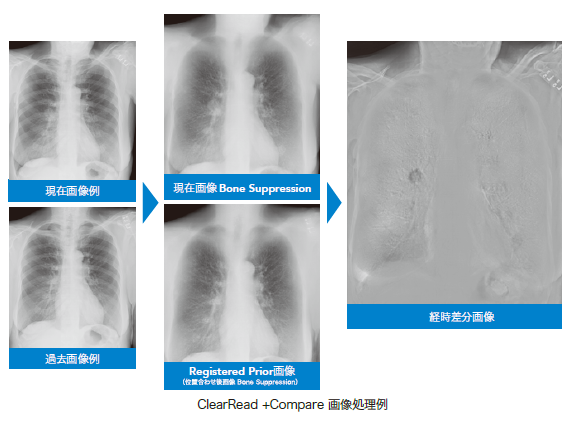
そしてClearReadにはもう1つ重要なソフトウェアとして経時差分処理があります。テンポラルサブトラクションとも言います。今回の画像から過去の画像を引き算する処理ですね。この画像も合わせて見ることは各先生方にとってメリットが大きいのだと思います。
また私自身はそれだけでも導入のメリットがあると考えていましたが、実際に使ってみるとベテランの域に入った先生方にとっても時々メリットがあることに気が付きました。 その1つとしては肺門部に重なった陰影のケースですね。肺門のところには動脈や気管支等が存在し、複雑な構造をしているので見づらくなります。その部分に腫瘍や肺炎等が重なると当然画像上の濃度が高く、画像としては白くなる。ところが人間の目はこの高い濃度部分において、その濃度変化がわかりづらいのです。ClearReadの経時差分処理は「ここはより白くなっていますよ」ということを画像で教えてくれます。実際に肺門に重なった陰影は経時差分処理をかけるとすごくよく見えるのです。この部分だけで言えば今の画像処理技術はベテラン放射線科医、または人間の視覚的な限界を少し超えて いるのかな、と感じています。
また私がもう1つ経験したことですが、右下肺野に浸潤影が、おそらくNTM=MAC症だと思いましたが、気管支のまわりにぼやけた斑状影がいくつか見られました。その際私は右下肺野の病変と診断したのです。ところがClearReadで処理された経時差分画像を確認すると、反対の左側にも別の陰影が指摘されているので、オリジナル画像を見直してみると確かに左にも軽微な所見がありました。この時私はClearReadについて必ずしもビギナーの先生だけでなく、ベテランの先生方にも役に立つことがあるシステムかなと思いました。
 最後に、現在指導的な立場である齋田先生から、今後画像読影を担っていく若い先生方へメッセージをお願いします
最後に、現在指導的な立場である齋田先生から、今後画像読影を担っていく若い先生方へメッセージをお願いします
 今日胸部単純写真は非常に広く用いられており、恐らくCT/MRよりもその検査数は多いと思います。その多くの画像をだれが読影するのか、ということが問題になっています。 勿論ある程度は呼吸器、循環器、整形外科等、個々の先生方に読影していただかなければ間に合わないと思います。勿論わからない場合は放射線科医に聞いていただいて構いません。各科の先生方にはこのClearReadのような画像処理技術に負けないように、と言いたいですね。
今日胸部単純写真は非常に広く用いられており、恐らくCT/MRよりもその検査数は多いと思います。その多くの画像をだれが読影するのか、ということが問題になっています。 勿論ある程度は呼吸器、循環器、整形外科等、個々の先生方に読影していただかなければ間に合わないと思います。勿論わからない場合は放射線科医に聞いていただいて構いません。各科の先生方にはこのClearReadのような画像処理技術に負けないように、と言いたいですね。
そして放射線科の若い先生方に伝えたいのは、胸部単純写真の読影についてはやはり放射線科の医師が中心にならなければ臨床のレベルが下がってしまう、という懸念があるということです。放射線科医になる先生方には可能な限りいい環境においていい研修をし、多くの知識を吸収しながら様々な症例を経験する、といったような読影訓練が必要です。そのような教育研修のための一定の環境を保証していくというのは放射線科医の上の先生方の役割です。最近はe-ラーニング等もありますので、積極的に使っていただいて結構です。ただ教科書等で勉強するだけではなく、実践的にトレーニングをして自信をもって日々の診断にあたっていただきたいと思います。今日胸部画像診断においてはCTに依存してしまう画像診断をしがちですが、可能であればCTだけに頼らない総合的な画像診断を目指していただき、その中に胸部単純写真も含んでいただければと思っています。
*販売名:胸部X 線骨組織透過処理システム ClearRead XR/医療機器認証番号:303ADBZX00013000
*この記事はインタビュー当時の話を元に記載しています。記載されている内容は個人の感想であり、効果・効能を示すものではありません。

